膝の痛みの原因は
骨の変形だけではありません
しかし、レントゲンで少し軟骨がすり減っているからと、痛み止めを飲まされ続けている人がたくさんいます。
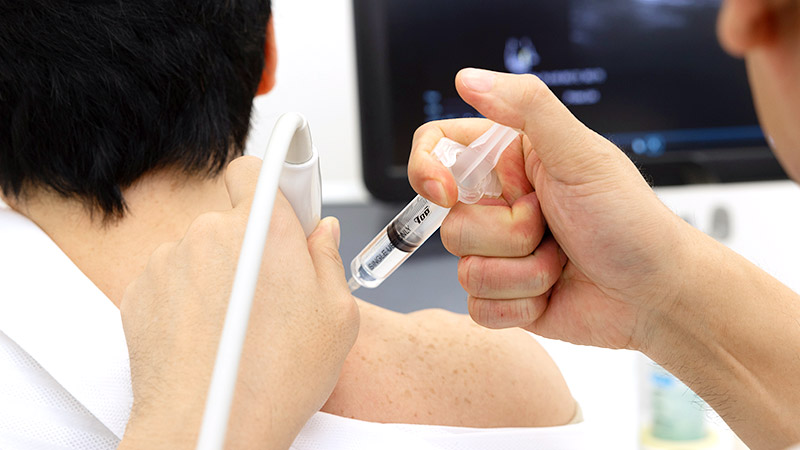
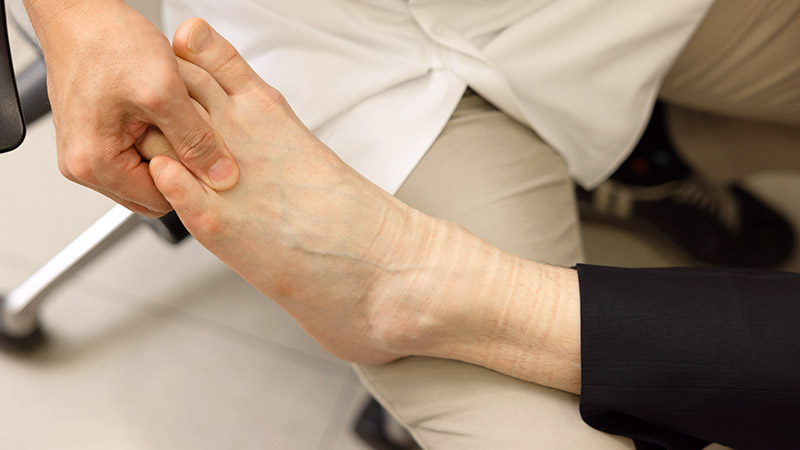
関節の中の軟骨や半月板よりも、関節の外の筋肉や腱、神経が痛みの原因になっていることの方が多いのです。当院では丁寧な触診とエコーで痛みの原因を探ります。
その他、膝の骨折や靭帯損傷、スポーツによる痛みもご相談ください。
目次
こんなお悩みありませんか?
以下の症状がある場合にはお気軽にご相談ください。
- 階段の昇り降りがつらい
- 10分以上歩くと膝が痛くなる
- 座る・立つなどの日常動作が辛い
- 正座やしゃがみ込みができない
- 膝が曲げづらい、伸ばしづらい
- 膝が腫れている
- 膝に不安定感がある
上記のような症状がある場合、
以下のような疾患の可能性が考えられます
筋・筋膜性疼痛症候群
膝周囲の筋・筋膜性疼痛は、ハムストリングや大腿四頭筋、下腿三頭筋などが痛みの原因になります。そのほか小殿筋、薄筋、内転筋群、腓骨筋や、股関節周囲の筋肉が硬くなったり変形性股関節症があると膝のストレスが大きくなり痛みを感じることがあります。
レントゲンで膝の変形を指摘された人でも、真の痛みの原因は変形ではなく筋・筋膜性疼痛であることも多くみられます。
触診とエコーで硬くなった筋肉を見つけて、ハイドロリリース注射やリハビリで治療します。セルフマッサージやストレッチの指導も行います。
変形性膝関節症
膝の関節軟骨が摩耗して、関節の隙間が狭くなります。同時に骨棘が形成され骨の変形が起こり、周囲の靭帯を圧迫します。
変形が強いと大腿骨と脛骨(スネの骨)の配列が崩れ、O脚やX脚、膝が伸びない、曲がらないといった症状が見られます。
レントゲンで骨の変形や軟骨の摩耗、関節裂隙の狭小化があっても、膝の周りの筋肉や脂肪体、靭帯などの軟部組織を触診すると痛い場所が見つかり、その部分の治療で良くなる痛みもたくさんあります。関節の痛みは関節の中と外の両方考えなくてはならず、他院で「変形しているから痛い」と言われた方でも、一度当院にご相談ください。
大腿骨内顆骨壊死
膝の内側、主に大腿骨側の血流障害により骨がもろくなり、痛みの原因となります。初期にはレントゲンでは異常が見られません。リハビリや注射、痛み止めの治療を行いますが、なかなか痛みが改善しないときに、MRIを行うことで発見されます。
骨がもろくなることにより脆弱性骨折を起こすと関節面の軟骨損傷や骨の陥没を起こすため、痛みが強い時は体重をかけないように松葉杖を使う場合もあります。
多くは1〜2ヶ月で痛みもなくなり、多少の関節面の陥没が起こったとしても普通に歩けるようになります。骨粗鬆症があればその治療も必要です。
半月板損傷
膝の半月板は大腿骨と脛骨の間に存在する半月の形をした線維軟骨で、膝の衝撃を吸収し、安定して動くためのサポートの役割をしています。
転倒や急激に膝が捻じられた時などに損傷され、膝の内側や外側の痛みの原因となります。膝を捻ると痛みが誘発されたり、損傷が大きいと関節の中で挟まり込み、膝が伸びなくなるロッキング症状を呈します。
自然に半月板が整復されない時には手術が必要になることがあります。
前十字靭帯損傷
膝の中央に位置する前十字靭帯は、脛骨(スネの骨)が前にずれないように安定性を保つ役割があります。スポーツ中の怪我や膝への外力により損傷され、MRIで診断します。
断裂すると膝が外れる感じ(giving way)が出るようになり、繰り返すことで膝関節血腫、半月板損傷、軟骨損傷などの原因になります。スポーツ復帰を望む時や、日常生活に支障がある時には手術を行います。
高齢者の変形した膝でも自然に磨耗していることもありますが、困っていなければそのまま経過観察されます。
後十字靭帯損傷
膝の中央に位置して、脛骨(スネの骨)が後ろにずれないように安定性を保ちます。膝を地面に打ちつけた時などに損傷され、靭帯が脛骨に付着する部分で骨折を起こすこともあります。
骨折の転位が少ない時にはサポーターで治療します。骨折の転位が大きい時には手術が必要となることもあります。
変形性股関節症
股関節の変形や動きが悪いことで、膝に痛みを感じることがあります。
股関節の軟骨がすり減って、ひどくなると骨盤と大腿骨の骨がぶつかり合って痛みや可動域制限の原因になります。股関節が開きづらくなり、一歩一歩が痛みます。
中高年に多く、自然に摩耗してくるもの、外傷によるもの、生まれつき股関節が浅く、臼蓋形成不全があるもの、大腿骨頭壊死に伴うもの、FAIに伴うものなどがあります。
膝で痛みを感じることもあり、膝の痛みを訴える人では股関節の疾患が見逃されることがあります。
リハビリやハイドロリリース注射で周囲の筋肉のアンバランスを治療しますが、変形が強いものでは人工関節置換術が必要になります。
末梢神経障害
膝周りの末梢神経(伏在神経など)が障害されることにより、痛みや痺れ、知覚鈍麻を生じます。神経の知覚支配領域から障害神経を推測し、触診とエコーで障害部位を探して治療します。
膝滑液包炎
膝周囲にある滑液包に炎症が起こります。
膝を床に着いて刺激することが多いと膝にコブができたように膨らむこともあります。発赤や圧痛を伴うこともあります。
エコーでは水が溜まっていたり、炎症所見が見られます。水を抜く場合や、炎症に対してステロイド注射をすることもあります。
腱付着部炎
膝関節周囲の筋肉が骨に付着する部位に炎症を起こします。筋・筋膜性疼痛との関連が強く、大腿四頭筋など硬くなった筋肉をリハビリや注射でほぐして治療します。
炎症が強い場合にはステロイドを注射することもあります。
石灰沈着性腱炎
腱のまわりにカルシウム石灰が沈着することで、発作的に強い炎症が起こります。痛みも強く、レントゲンや超音波で石灰を見つけます。超音波で石灰の周りに炎症が見られたら確定診断です。
ただし、石灰が沈着しているだけで炎症がない場合もあり、その場合には現在の痛みの原因ではないことが多いです。
この記事の執筆者プロフィール
経歴
1999年
国立浜松医科大学卒 国立国際医療センター 内科研修医
2001年
東京災害医療センター 救命救急レジデント
2002年
刈谷総合病院 整形外科
2006年
名古屋医療センター 整形外科リウマチ科 / 名古屋医療センター 卒後教育研修センター指導医
2010年
Los Angeles Veterans Affairs hospital留学
2011年
さいとう整形外科リウマチ科を平和が丘に開院
主な著書
「あなたも名医! 運動器エコー 痛みの臨床」など6著書(共著含む)
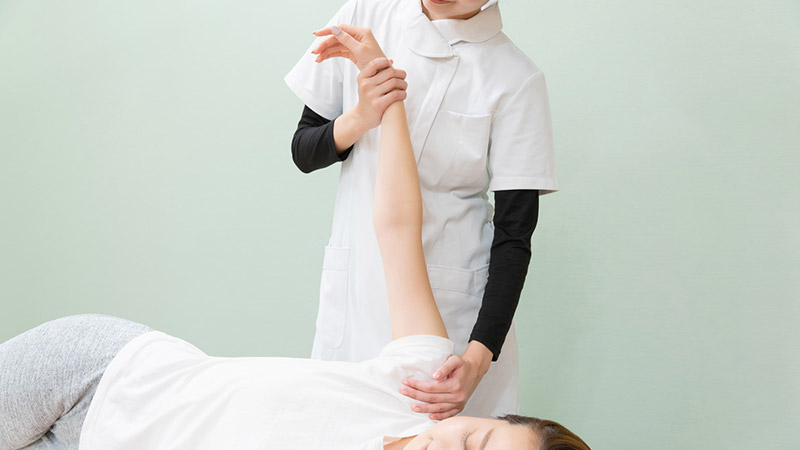
当院で行える治療・処置のご紹介
当院では、様々な症状に合わせた治療・処置が可能です。
最後まで読んでいただきありがとうございます!
慢性的な痛みや
他院で改善しなかった症状など一度当院へご相談ください
痛みと痺れの原因を多角的に鑑別診断し
内服・注射・リハビリだけでなく、栄養・生活習慣改善・姿勢改善・運動習慣改善など
様々なアプローチで改善に導きます。
どうぞお気軽にご相談ください。
さいとう整形外科リウマチ科
院長 斉藤 究
さいとう整形外科リウマチ科
院長 斉藤 究